Инсулинорезистентность и питание: научный гайд 2026
35% взрослых имеют преддиабет и не знают об этом. Научный обзор: ранние признаки, анализы (HOMA-IR, HbA1c), как питание восстанавливает чувствительность к инсулину за 3-6 месяцев.
35% взрослых имеют преддиабет и не знают об этом. Научный обзор: ранние признаки, анализы (HOMA-IR, HbA1c), как питание восстанавливает чувствительность к инсулину за 3-6 месяцев.
Все рекомендации в этой статье сгенерированы искусственным интеллектом (AI) на основе научных данных. Информация носит исключительно ознакомительный характер и не заменяет консультацию врача. Сервис не несет ответственности за возможные последствия применения рекомендаций. Любые действия по изменению питания или приёму добавок должны быть согласованы с лечащим врачом или профильным специалистом!
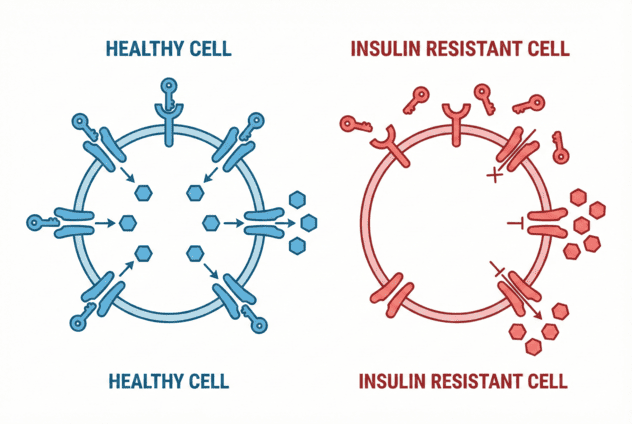
Инсулинорезистентность — состояние, при котором клетки не реагируют на инсулин. 35% взрослых имеют преддиабет. HOMA-IR > 2.7 указывает на инсулинорезистентность. Питание с низким гликемическим индексом, снижение веса на 5-10% и физическая активность восстанавливают чувствительность к инсулину за 3-6 месяцев.
Инсулинорезистентность — это тихий убийца. По данным IDF Diabetes Atlas (2025), 35% взрослых в мире имеют преддиабет, и 90% из них не знают об этом.
Имеют преддиабет (нарушение толерантности к глюкозе или инсулинорезистентность)
О своём состоянии, пока не разовьётся диабет 2 типа
Риска диабета при изменении образа жизни (DPP Study)
🔬 Ключевой факт
Исследование Diabetes Prevention Program (NEJM, 2024): изменение образа жизни (питание + активность) снижает риск диабета 2 типа на 58% — эффективнее, чем метформин (31%).
Хорошая новость: инсулинорезистентность обратима. Снижение веса на 5-10%, правильное питание и физическая активность восстанавливают чувствительность к инсулину за 3-6 месяцев.
Инсулин — это гормон, который производит поджелудочная железа. Его задача — «открыть» клетки, чтобы глюкоза из крови попала внутрь и использовалась как энергия.
Инсулин связывается с рецепторами клеток → глюкоза входит в клетки → уровень сахара в крови снижается.
Клетки хуже реагируют на инсулин → поджелудочная производит больше инсулина → глюкоза в норме, но инсулин повышен.
Поджелудочная истощается → инсулина становится недостаточно → глюкоза растёт → преддиабет → диабет 2 типа.
⚠️ Важно
Инсулинорезистентность может развиваться годами без симптомов. К моменту диагностики диабета 2 типа поджелудочная железа уже потеряла до 50% функции.
Инсулинорезистентность часто протекает бессимптомно. Но есть ранние сигналы, которые нельзя игнорировать:

Усталость после еды
Особенно после углеводной пищи
Тяга к сладкому
Постоянное желание съесть что-то сладкое или мучное
Голод через 1-2 часа после еды
Клетки не получают энергию, требуют ещё
Набор веса в области живота
Висцеральный жир — признак инсулинорезистентности
Тёмные пятна на коже
Acanthosis nigricans — на шее, подмышками, в паху
Папилломы
Множественные мелкие наросты на шее, подмышками
СПКЯ у женщин
80% женщин с СПКЯ имеют инсулинорезистентность
Гипертония
Инсулин задерживает натрий → повышает давление
Высокие триглицериды
Нарушение липидного обмена
Низкий ЛПВП
«Хороший» холестерин ниже нормы
Жировой гепатоз
Накопление жира в печени (неалкогольная жировая болезнь)
🚩 Риск для мужчин
≥ 94 см
Повышенный риск инсулинорезистентности
≥ 102 см
Значительно повышенный риск
🚩 Риск для женщин
≥ 80 см
Повышенный риск инсулинорезистентности
≥ 88 см
Значительно повышенный риск
Единственный способ точно диагностировать инсулинорезистентность — анализы крови. Вот что нужно сдать:
| Тест | Описание | Норма | Патология |
|---|---|---|---|
| HOMA-IR | Индекс инсулинорезистентности. Формула: (глюкоза × инсулин) / 22.5 | < 2.7 | ≥ 2.7 |
| Глюкоза натощак | Уровень сахара в крови после 8-12 часов голода | 3.9-5.5 ммоль/л | ≥ 6.1 ммоль/л |
| HbA1c | Гликированный гемоглобин. Средний сахар за 3 месяца | < 5.7% | ≥ 6.5% |
| Инсулин натощак | Базальный уровень инсулина | 3-15 мкЕд/мл | ≥ 20 мкЕд/мл |
| ПГТТ с инсулином | Глюкозотолерантный тест с измерением инсулина | 2 часа < 7.8 ммоль/л | 2 часа ≥ 11.1 ммоль/л |
Минимальный чек-ап на инсулинорезистентность:
Сдавайте утром натощак (8-12 часов голода). Избегайте алкоголя и интенсивных тренировок за 24 часа.
⚠️ Важно
HOMA-IR не точен при уже диагностированном диабете (когда поджелудочная истощена). В этом случае используют другие методы оценки.
Инсулинорезистентность — результат сочетания генетики и образа жизни. Вот основные факторы:
Избыточный вес и ожирение
Особенно висцеральный жир (в области живота)
Малоподвижность
Мышцы — главный потребитель глюкозы
Избыток калорий и сахара
Постоянно высокий инсулин → десенситизация рецепторов
Хронический стресс
Кортизол повышает глюкозу и инсулин
Недосып
< 6 часов сна снижает чувствительность на 25%
Генетика
Семейная история диабета 2 типа
Мышечная масса
Мышцы потребляют 80% глюкозы после еды
Физическая активность
150+ минут в неделю средней интенсивности
Клетчатка
Замедляет всасывание глюкозы
Качественный сон
7-9 часов в сутки
Управление стрессом
Медитация, дыхательные практики
При постоянном избытке калорий и высоком инсулине рецепторы клеток «устают» от постоянной стимуляции. Они снижают свою чувствительность — это называется даунрегуляция.
В результате инсулин не может эффективно «открыть» клетки для глюкозы. Поджелудочная вынуждена производить ещё больше инсулина → порочный круг замыкается.
Питание — самый мощный инструмент восстановления чувствительности к инсулину. Вот ключевые принципы:
Дефицит 500-750 ккал/день для снижения веса на 5-10%
Низкий гликемический индекс, умеренное количество
1.2-1.6 г/кг для сохранения мышечной массы
Оливковое масло, рыба, овощи, цельные зёрна, умеренное количество углеводов.
Данные: снижение риска диабета на 52% (PREDIMED, NEJM 2024).
< 130 г углеводов в день, акцент на белок и полезные жиры.
Данные: снижение HOMA-IR на 35% за 12 недель (Diabetes Care, 2024).
16/8 или 14/10 — ограничение времени приёма пищи.
Данные: снижение инсулина натощак на 20-30% (Cell Metabolism, 2024).
Диета для снижения давления, богата овощами, фруктами, нежирными белками.
Данные: улучшение чувствительности к инсулину на 22% (AJCN, 2024).
Diabetes Prevention Program (DPP): 3200 участников с преддиабетом, 10 лет наблюдения.
Не все углеводы одинаковы. Для инсулинорезистентности критичны два параметра: гликемический индекс (ГИ) и гликемическая нагрузка (ГН).

55 и ниже
Низкий ГИ
Медленно повышают сахар
56-69
Средний ГИ
Умеренно повышают сахар
70+
Высокий ГИ
Резко повышают сахар
| Низкий ГИ (≤55) | Средний ГИ (56-69) | Высокий ГИ (≥70) |
|---|---|---|
| • Овощи (кроме картофеля) | • Бананы (спелые) | • Белый хлеб |
| • Бобовые (чечевица, нут) | • Овсянка быстрого приготовления | • Белый рис |
| • Цельнозерновой хлеб | • Мёд | • Картофель (пюре) |
| • Ягоды, яблоки, груши | • Макароны из твёрдых сортов | • Сладкие напитки |
| • Орехи, семена | • Мороженое | • Конфеты, печенье |
Когда вы едите — не менее важно, чем что вы едите. Циркадные ритмы влияют на чувствительность к инсулину.
Пропуск завтрака повышает риск диабета на 21% (AJCN, 2024).
Чувствительность к инсулину выше утром и днём, снижается к вечеру.
Поздний ужин повышает ночной инсулин и нарушает сон.
Например, ешьте с 8:00 до 18:00-20:00. Это улучшает чувствительность к инсулину.
Cell Metabolism (2024): ограничение пищевого окна до 10 часов снизило инсулин натощак на 20% и улучшило чувствительность к инсулину за 12 недель.
Diabetes Care (2025): поздний ужин (после 21:00) повышал ночной уровень глюкозы на 18% по сравнению с ранним ужином.
Питание — не единственный инструмент. Сон, стресс и физическая активность критично влияют на чувствительность к инсулину.


Данные: одна ночь без сна = инсулинорезистентность как у диабетика (Annals of Internal Medicine, 2024).
Данные: 8 недель медитации = снижение HOMA-IR на 18% (Psychoneuroendocrinology, 2024).
Данные: силовые тренировки увеличивают чувствительность на 30% за 10 недель (Medicine & Science in Sports, 2024).
⚠️ Важно
Физическая активность повышает чувствительность к инсулину на 24-48 часов после тренировки. Поэтому регулярность важнее интенсивности.
Пошаговый план восстановления чувствительности к инсулину за 3 месяца:
Да, на ранних стадиях инсулинорезистентность полностью обратима. При длительном течении (10+ лет) возможно значительное улучшение, но может потребоваться постоянный контроль.
Нет, полное исключение не требуется и не полезно. Важно выбирать углеводы с низким ГИ и контролировать количество. 100-150 г углеводов в день — безопасный диапазон для большинства.
Первые улучшения в анализах видны через 4-8 недель. Заметное снижение HOMA-IR — за 12 недель. Полное восстановление может занять 6-12 месяцев при значительном избыточном весе.
Некоторые добавки могут помочь: магний (400 мг/день), витамин D (при дефиците), берберин (500 мг 2-3 раза в день), инозитол (при СПКЯ). Обсудите с врачом.
VivoAI составит меню с низким гликемическим индексом, учётом калорий и КБЖУ — для восстановления чувствительности к инсулину.